Эксклюзивный тюнинг салона автомобиля подразумевает индивидуальные модификации интерьера, которые делают интерьер не только более комфортным и функциональным, но и отражают личность владельца. Такой подход к тюнингу позволяет выделиться из толпы,

Цена на грузовой шиномонтаж: что влияет на цену услугиЦена на грузовой шиномонтаж: что влияет на цену услуги
Грузовой шиномонтаж – важная услуга для обеспечения безопасности и эффективности перевозок в сфере грузоперевозок. Цена на шиномонтаж грузовых автомобилей может значительно варьироваться в зависимости от ряда факторов. Понимание этих аспектов

Купить авто Exeed у официального дилера в Липецке: обзор возможностейКупить авто Exeed у официального дилера в Липецке: обзор возможностей
Exeed – это новый бренд автомобилей, который быстро набирает популярность среди российских автовладельцев. Если вы хотите приобрести автомобиль этой марки, то лучше всего обратиться к официальному дилеру в вашем городе.

Все, что нужно знать о керамическом покрытии кузова автомобиля в МосквеВсе, что нужно знать о керамическом покрытии кузова автомобиля в Москве
Керамическое покрытие кузова автомобиля в последние годы стало весьма популярной процедурой среди автовладельцев Москвы. Этот метод защиты покрытия автомобиля не только повышает его эстетические качества, но и обеспечивает долгосрочную защиту

Вилочные погрузчики JAC: надежность и эффективность для вашего бизнесаВилочные погрузчики JAC: надежность и эффективность для вашего бизнеса
Вилочные погрузчики являются незаменимым оборудованием на складах, в промышленных и строительных сферах. Компания JAC, зарекомендовавшая себя как один из лидеров в производстве специализированного оборудования, предлагает широкий спектр вилочных погрузчиков. Эти

Путешествие на четырех колесах: Аренда авто в Тюмени для осмотра достопримечательностейПутешествие на четырех колесах: Аренда авто в Тюмени для осмотра достопримечательностей
Тюмень — город с богатой историей и уникальными достопримечательностями, заслуживающими внимания каждого путешественника. Открыть для себя все уголки этого прекрасного места наилучшим образом поможет услуга аренды автомобиля. Взять в аренду

Профессиональный ремонт и обслуживание автомобилей концерна VAG в Санкт-ПетербургеПрофессиональный ремонт и обслуживание автомобилей концерна VAG в Санкт-Петербурге
Автомобили Volkswagen Group, объединяющие под собой такие марки, как Volkswagen, Audi, Skoda, и SEAT, заслуженно популярны на российском рынке благодаря своей надежности, комфорту и технологичности. Владельцы этих автомобилей понимают важность

Ваш Volvo в надежных руках: лучший автосервис в МосквеВаш Volvo в надежных руках: лучший автосервис в Москве
Владельцы автомобилей марки Volvo, известной своей надежностью, удобством и безопасностью, знают, насколько важно сохранять их в отличном состоянии. Москва предлагает множество вариантов для обслуживания и ремонта автомобилей, но качественный автосервис

Автосалоны Москвы: реальные отзывы покупателейАвтосалоны Москвы: реальные отзывы покупателей
Москва — город, где автомобиль является необходимостью для многих жителей. Поэтому неудивительно, что здесь можно найти огромное количество автосалонов, предлагающих широкий выбор автомобилей различных марок и моделей. Но как определиться,
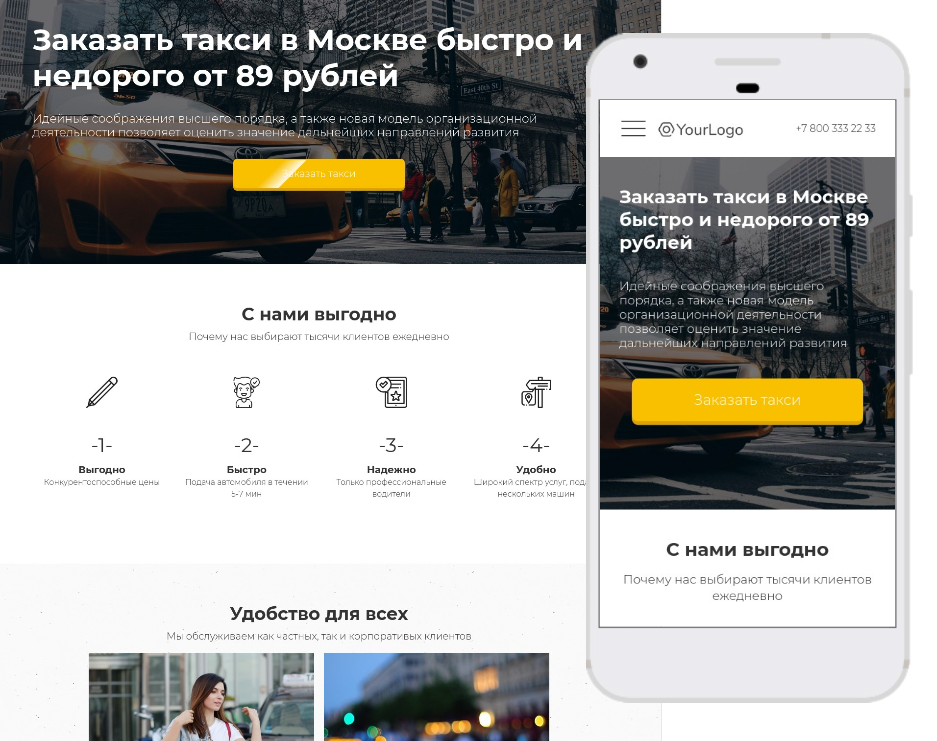
Как создать привлекательный веб-ресурс для вашего такси-сервисаКак создать привлекательный веб-ресурс для вашего такси-сервиса
Создание эффективного и удобного сайта является важным элементом для такси-службы в наше время, когда большинство клиентов предпочитают заказывать услуги онлайн. Специализированные шаблоны сайта такси способны значительно упростить процесс разработки и
